Anestesia para Operación Cesárea
Hernando Vanegas Toloza
La operación cesárea es uno de los procedimientos quirúrgicos más frecuentes. En los países desarrollados la mortalidad materna ha disminuído en forma importante en los últimos 50 años, pasando de 376 a 7,8 muertes por cada 100.000 nacimientos vivos. En los llamados “países en vías de desarrollo” la incidencia se “estima” –no hay cifras reales- hasta 45 veces mayor, aun cuando se observa un descenso progresivo en las cifras.
La anestesia siempre fue una de las principales causas de muerte materna. En estudio realizado en Nueva York en los años 1973-76, la mortalidad debido a anestesia ocupaba el tercer lugar, ya en 1980 retrocedió al quinto lugar, y hoy día permanece más o menos estable, a pesar de los avances en la oximetría de pulso y la capnografía (que detecta del gas carbónico espirado).
El primer estudio nacional en Estados Unidos presentado por Hawkins en casos registrados entre 1979 y 1990 reveló:
1. La mortalidad materna relacionada con la anestesia pasó de 4,4 por millón de nacimientos vivos entre 1979-1981, pasó a 1,7 por millón de nacimientos vivos entre 1988-1990.
2. El número absoluto de muertes relacionadas con la anestesia general ha permanecido estable entre 1979 y 1990.
3. La incidencia de muerte materna durante la anestesia general para cesárea aumentó de 20 muertes por millón de anestesias generales entre 1979 y 1984, a 32,3 muertes por millón entre 1985 y 1990.
4. La incidencia de muerte materna con anestesia regional para cesárea pasó de 8,6 a 1,9 casos por millón, a pesar del número mayor de cesáreas con anestesia regional.
5. Para ser más claros, la incidencia de mortalidad materna pasó de ser 2,3 veces mayor para la anestesia general que para la regional entre 1979 a 1985, a ser 16,7 veces mayor entre 1985 y 1990.
6. A partir de los años 90, con mejores y más seguros medicamentos anestésicos, lo que sumado a la mejoría en la vigilancia anestésica dada por la oximetría de pulso y la capnografía, la mortalidad materna es prácticamente nula, lo cual no significa que la operación cesárea esté exenta de riesgos.
Técnica anestésica
La elección de la anestesia para la operación cesárea va depender fundamentalmente del deseo de la paciente –de acuerdo con el anestesiólogo- y de la indicación de la operación, su urgencia (si hay o no sufrimiento fetal), y también de la destreza del anestesista.
Los índices de la operación cesárea han aumentado en los últimos años y ha llegado hasta el 25 % de todos los partos, en algunas partes del mundo mucho más. Organismos internacionales han publicado cifras que hablan de este problema, afirman que el 15 % de las practicadas en el mundo son innecesarias (Obedecen a lo que se conoce como “sufrimiento obstétrico”, es decir, por aliviar el “sufrimiento” del obstetra).
Indicaciones:
Las indicaciones son variadas y se pueden agrupar en tres grandes grupos:
1. Trabajo de parto inseguro para la madre y el feto:
a. Riesgo aumentado de rotura uterina:
a.1. Operación cesárea previa
a.2. Miomectomía (extracción de tumores uterinos) o reconstrucción uterina
b. Riesgo aumentado de hemorragia materna:
b.1. Placenta previa central o parcial (ubicación anormal de la placenta que
ocluye el orificio del cuello uterino) e impide la salida del feto.
b.2. Desprendimiento prematuro de placenta
b.3. Reconstrucción vaginal previa.
2. Distocia
a. Relaciones fetopélvicas anormales:
a.1. Desproporción fetopélvica (por ej, pelvis estrecha y feto grande)
a.2. Presentación fetal anormal:
* Situación transversa u oblicua
* Presentación de nalgas
b. Actividad uterina disfuncional (malas e inefectivas contracciones uterinas)
3. Necesidad de parto inmediato o de emergencia:
a. Sufrimiento fetal (feto en peligro de morir)
b. Prolapso del cordón umbilical (el cordón sale antes que el bebé y es comprimido e
impide la circulación muriendo el bebé por falta de oxígeno)
c. Hemorragia materna.
d. Amnionitis (inflamación e infección de las membranas)
e. Herpes genital con rotura de membranas.
f. Muerte materna inminente.
Dependiendo de estas causas o indicaciones se define si se administra anestesia general o anestesia regional.
Anestesia General para Cesárea:
La anestesia general tiene como ventajas: 1. iniciación rápida y confiable (aunque a veces se puede presentar dificultad para la intubación orotraqueal), 2. control sobre las vías respiratorias (edematizadas por el efecto hormonal del embarazo) y sobre la ventilación pulmonar, 3. mayor control sobre la presión arterial materna.
Las desventajas principales son el riesgo de aspiración pulmonar por la regurgitación de material del estómago hacia los pulmones ya que todas las embarazadas por efecto hormonal y la compresión del útero grávido son consideradas “estómago lleno” (mortalidad de 1:500 a 400 casos, riesgo que puede ser disminuído con la administración de Metoclopramida 10 mgr IV y Ranitidina 100 a 150 mgr IV, una hora antes de la cesárea); incapacidad para intubar la paciente (incidencia de 1: 300) y la potencial de depresión respiratoria (con las técnicas actuales no es clínicamente significativa).
Es de resaltar que en los Estados Unidos va en aumento las demandas con este tipo de anestesia por lo que se llama la “anestesia con conservación de la conciencia”, es decir, la madre recuerda todos o casi todos los eventos ocurridos durante la cirugía, ya que es un procedimiento de corta duración (30-40 minutos máximo, si no hay complicaciones) y dada la urgencia muchas veces la paciente no logra llegar al nivel de profundidad anestésica adecuado para bloquear todas sus sensaciones.
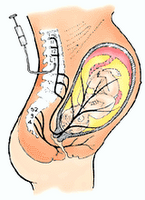 Anestesia Regional para Operación Cesárea:
Anestesia Regional para Operación Cesárea:La decisión de usar anestesia peridural o anestesia raquídea va a depender de la preferencia del anestesiólogo. La anestesia peridural es preferida sobre la raquídea debido fundamentalmente al menor efecto que produce en el descenso de la presión arterial materna y a la ventaja de si la madre estaba recibiendo analgesia para el trabajo de parto se pasa fácilmente a anestesia, además de poder continuar con la analgesia postoperatoria. Sin embargo, en los Estados Unidos en los últimos años hay la tendencia a preferir la raquídea ya que produce un bloqueo completo y evita la “anestesia en parches” que es muy frecuente en la anestesia peridural, razón fundamental en el aumento de demandas de madres que la recibieron y señalaron haber sentido “disconfort”, y además con la utilización de anestésicos menos ‘pesados’.
Sea cual sea la escogida, peridural o raquídea, se usan anestésicos locales (lidocaína al 1, 2 y 5 %, Bupivacaína al 5 %, y en los últimos años se está usando la Levobupivacaína, ya que produce menores efectos cardiotóxicos. Un fármaco nuevo que se está usando es la Ropivacaína –no disponible en el país-), y opioides (derivados del opio, como fentanyl y morfina), que ayudan en el alivio del dolor postoperatorio.
A modo de conclusión:
Las operaciones cesáreas realizadas a principios del siglo XX eran el último recurso para el parto ya que hasta el 75 % de las mujeres fallecían tras la intervención.
A mitad del siglo XX, la moralidad materna era del 0,3 %, principalmente por el descubrimiento de los medicamentos antimicrobianos.
Desde entonces, la mortalidad materna ha ido disminuyendo y en la actualidad es prácticamente nula, debido a mejores y más seguros medicamentos anestésicos y mejor vigilancia perioperatoria.
En la actualidad, el riesgo de mortalidad intra y postcesárea se sitúa entre el 1-6 x 100.000.
Es imperativo recordar que todo procedimiento anestésico-quirúrgico conlleva diferentes y variados riesgos y la Cesárea es un procedimiento quirúrgico mayor y está relacionado con lesiones que no se presentan durante los partos vaginales, con aumento de la morbilidad que incluye lesiones ureterales, vesicales, intestinales y de grandes vasos, así como mayor incidencia de hemorragia posparto, embolismo pulmonar, íleo paralítico, endometritis, cistitis e infección de la herida quirúrgica.
Referencias bibliográficas
1. Miranda A. Tratado de Anestesiología y Reanimación en Obstericia. Ed. Masson, S.A. Barcelona, España. 1997.
2. Barash-Cullen-Stoelting. Anestesia Clínica. 3a Edición. Ed. McGraw-Hill Interamericana. México. 1999.
3. Morgan G. E. Anestesiología Clínica. Ed. Manual Moderno. México, D.F. 1995.
4. Aguilera Castro F. Nuevas técnicas de analgesia para la conducción del trabajo de parto. Ventajas y desventajas.
5. Jorge García E. Efectos secundarios de la anestesia epidural sobre la madre y el niño. www.medens.com/
Word: AnestesiaCesárea
10/12/04 16:30





0 comentarios:
Publicar un comentario